Er zijn diverse pathologieën welke resulteren in radiale polsklachten, welke we verdelen naar oorzaak; traumatisch en niet-traumatisch (surmenage).
Traumatisch:
Niet-traumatisch:
Traumatisch:
- Scaphoideumfractuur
- SL-dissociatie (SL =Scaphoideum-Lunatum)
Niet-traumatisch:
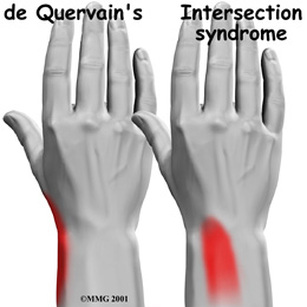
- Intersectiesyndroom (roeierspols)
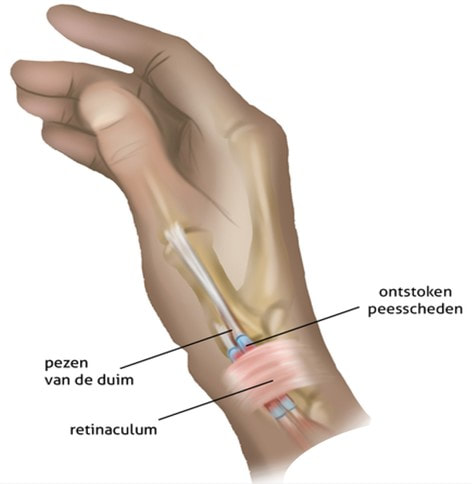
- M. de Quervain (kappersduim)
- CMC-artrose (huisvrouwenduim)
1. TRAUMATISCHE RADIALE POLSKLACHTEN
Inleiding
Patiënten met handletsels presenteren zich op de spoedeisende hulp (SEH) met een incidentie van 1483 per 100.000 personen per jaar,1 en dit letsel vormt ongeveer 11 procent van alle bezoeken aan een SEH. Gesloten polsletsel zijn alle polstraumata waarbij de huid intact blijft en het aangedane weefsel dus niet in direct contact is met de buitenwereld. Het trauma is dan meestal een plotselinge val waarbij iemand zich instinctief probeert op te vangen op uitgestrekte armen. Dat wordt wel een FOOSH-trauma genoemd, wat staat voor ‘fall on the outstretched hand’. Meestal leidt dit tot een niet zo ernstig letsel in de vorm van een distorsie of contusie van de pols. Als er ernstiger schade optreedt is dit veruit het vaakst een distale radiusfractuur.
Patiënten met handletsels presenteren zich op de spoedeisende hulp (SEH) met een incidentie van 1483 per 100.000 personen per jaar,1 en dit letsel vormt ongeveer 11 procent van alle bezoeken aan een SEH. Gesloten polsletsel zijn alle polstraumata waarbij de huid intact blijft en het aangedane weefsel dus niet in direct contact is met de buitenwereld. Het trauma is dan meestal een plotselinge val waarbij iemand zich instinctief probeert op te vangen op uitgestrekte armen. Dat wordt wel een FOOSH-trauma genoemd, wat staat voor ‘fall on the outstretched hand’. Meestal leidt dit tot een niet zo ernstig letsel in de vorm van een distorsie of contusie van de pols. Als er ernstiger schade optreedt is dit veruit het vaakst een distale radiusfractuur.
Scaphoideumfractuur
De hand bestaat uit acht carpalia (handwortelbeentjes): de ossa scaphoideum, lunatum, triquetrum, pisiforme, trapezium, trapezoideum, capitatum en hamatum. Van deze carpalia is een fractuur van het os scaphoideum de meest voorkomende, met een incidentie van 11 procent van alle handfracturen en 61 procent van de carpusfracturen.6 Fracturen van de andere carpalia vormen 18 procent van alle handfracturen. De fracturen van het os triquetrum vormen zo’n 26 procent van de carpusfracturen, die van het os hamatum en het os pisiforme vormen ieder 2 procent van de carpusfracturen.
Het os scaphoideum is het grootste van de acht carpalia. De scaphoïdfractuur komt vier keer zo vaak voor bij mannen als bij vrouwen en met name in de leeftijd van 20 tot 40 jaar en kan ontstaan door een val op de dorsaal geflecteerde pols. Omdat de gekartelde fractuuroppervlakken weer op elkaar vallen na de fractuur, is een niet-verplaatste fractuur meestal niet goed te zien op de röntgenfoto. Hierdoor is direct na een FOOSH-letsel het lichamelijk en niet het röntgenologisch onderzoek leidend.
Diagnostiek van de scaphoïdfractuur
Anamnestische kenmerken voor een scaphoïdfractuur zijn radiale polspijn na een trauma. Functiediagnostiek bij een vermoedelijke scaphoïdfractuur bestaat uit palpatie van het os scaphoideum en provocatie bij axiale druk via het os metacarpale I. Het os scaphoideum is te palperen aan de ventrale zijde van de dorsaal geflecteerde pols en aan de radiale zijde in de tabatière anatomique (de anatomische snuifdoos, de regio tussen de pezen van de m. extensor pollicus longus enerzijds en de mm. abductor longus en extensor brevis anderzijds). De combinatie van deze drie testen heeft een hoge sensitiviteit. Dat wil zeggen: wanneer al deze testen negatief zijn, mag worden aangenomen dat er geen sprake is van een scaphoïdfractuur. De specificiteit en positief voorspellende waarde zijn echter aanzienlijk lager (resp. 74% en 58%), waardoor een positieve uitkomst niet onomstotelijk aantoont dat er een fractuur is.
Het os scaphoideum is het grootste van de acht carpalia. De scaphoïdfractuur komt vier keer zo vaak voor bij mannen als bij vrouwen en met name in de leeftijd van 20 tot 40 jaar en kan ontstaan door een val op de dorsaal geflecteerde pols. Omdat de gekartelde fractuuroppervlakken weer op elkaar vallen na de fractuur, is een niet-verplaatste fractuur meestal niet goed te zien op de röntgenfoto. Hierdoor is direct na een FOOSH-letsel het lichamelijk en niet het röntgenologisch onderzoek leidend.
Diagnostiek van de scaphoïdfractuur
Anamnestische kenmerken voor een scaphoïdfractuur zijn radiale polspijn na een trauma. Functiediagnostiek bij een vermoedelijke scaphoïdfractuur bestaat uit palpatie van het os scaphoideum en provocatie bij axiale druk via het os metacarpale I. Het os scaphoideum is te palperen aan de ventrale zijde van de dorsaal geflecteerde pols en aan de radiale zijde in de tabatière anatomique (de anatomische snuifdoos, de regio tussen de pezen van de m. extensor pollicus longus enerzijds en de mm. abductor longus en extensor brevis anderzijds). De combinatie van deze drie testen heeft een hoge sensitiviteit. Dat wil zeggen: wanneer al deze testen negatief zijn, mag worden aangenomen dat er geen sprake is van een scaphoïdfractuur. De specificiteit en positief voorspellende waarde zijn echter aanzienlijk lager (resp. 74% en 58%), waardoor een positieve uitkomst niet onomstotelijk aantoont dat er een fractuur is.
Behandeling van de scaphoïdfractuur
De standaardbehandeling voor acute, niet-gedisloceerde scaphoïdfracturen is in principe een periode van gipsimmobilisatie van meestal acht weken. De immobilisatie dient zo vroeg mogelijk te starten, aangezien een vertraging van vier weken resulteert in een kans meer dan 80 procent op pseudarthrosis.8 Vanwege de grote kans op complicaties bij een uitgestelde immobilisatie dienen alle patiënten met een verdenking op een scaphoïdfractuur met gips behandeld te worden. Bij alle typen fracturen wordt de patiënt na één à twee weken teruggezien door de (hand)chirurg voor herhaald lichamelijk onderzoek en een nieuwe röntgenfoto. Bij discrepantie tussen het lichamelijk onderzoek en de röntgenfoto moet een CT of MRI-scan een fractuur aantonen dan wel uitsluiten.
De locatie van de fractuur is zeer belangrijk voor de keuze van het beleid: conservatief of operatief. Distale fracturen genezen eigenlijk altijd in gips, fracturen in het midden van het os scaphoideum in ongeveer 90 procent van de gevallen. Proximale fracturen genezen slecht in gips, voornamelijk vanwege de bloedvoorziening die vanaf distaal komt. Deze fracturen worden meestal operatief behandeld. Daarnaast is operatieve behandeling geïndiceerd voor alle instabiele fracturen, ongeacht de locatie.
Complicaties
De twee meest voorkomende problemen na een scaphoïdfractuur zijn een abnormale flexiestand in een genezen fractuur en een non-union. In het eerste geval staan het os scaphoideum in een flexiestand en het os lunatum in een extensiestand ten opzichte van elkaar. Dit geeft pijn en een beperking van de bewegings- en ADL-functie, en het vergroot ook de kans op versnelde artrose.
Door de kleine fractuuroppervlakken en de grote beweeglijkheid van het os scaphoïdeum zijn de krachten die tijdens polsbewegingen op het factuuroppervlak inwerken groot. Daardoor is er een grote kans op non-union, wat resulteert in een pseudartrose. De non-union zal zeer waarschijnlijk een SNAC-pols gaan veroorzaken, wat staat voor ‘scaphoid non-union advanced collaps’. Dit is een voorspelbaar patroon van degeneratieve afwijkingen tussen het os scaphoideum en de radius, waarvoor uiteindelijk een partiële of totale polsartrodese noodzakelijk kan zijn.
De standaardbehandeling voor acute, niet-gedisloceerde scaphoïdfracturen is in principe een periode van gipsimmobilisatie van meestal acht weken. De immobilisatie dient zo vroeg mogelijk te starten, aangezien een vertraging van vier weken resulteert in een kans meer dan 80 procent op pseudarthrosis.8 Vanwege de grote kans op complicaties bij een uitgestelde immobilisatie dienen alle patiënten met een verdenking op een scaphoïdfractuur met gips behandeld te worden. Bij alle typen fracturen wordt de patiënt na één à twee weken teruggezien door de (hand)chirurg voor herhaald lichamelijk onderzoek en een nieuwe röntgenfoto. Bij discrepantie tussen het lichamelijk onderzoek en de röntgenfoto moet een CT of MRI-scan een fractuur aantonen dan wel uitsluiten.
De locatie van de fractuur is zeer belangrijk voor de keuze van het beleid: conservatief of operatief. Distale fracturen genezen eigenlijk altijd in gips, fracturen in het midden van het os scaphoideum in ongeveer 90 procent van de gevallen. Proximale fracturen genezen slecht in gips, voornamelijk vanwege de bloedvoorziening die vanaf distaal komt. Deze fracturen worden meestal operatief behandeld. Daarnaast is operatieve behandeling geïndiceerd voor alle instabiele fracturen, ongeacht de locatie.
Complicaties
De twee meest voorkomende problemen na een scaphoïdfractuur zijn een abnormale flexiestand in een genezen fractuur en een non-union. In het eerste geval staan het os scaphoideum in een flexiestand en het os lunatum in een extensiestand ten opzichte van elkaar. Dit geeft pijn en een beperking van de bewegings- en ADL-functie, en het vergroot ook de kans op versnelde artrose.
Door de kleine fractuuroppervlakken en de grote beweeglijkheid van het os scaphoïdeum zijn de krachten die tijdens polsbewegingen op het factuuroppervlak inwerken groot. Daardoor is er een grote kans op non-union, wat resulteert in een pseudartrose. De non-union zal zeer waarschijnlijk een SNAC-pols gaan veroorzaken, wat staat voor ‘scaphoid non-union advanced collaps’. Dit is een voorspelbaar patroon van degeneratieve afwijkingen tussen het os scaphoideum en de radius, waarvoor uiteindelijk een partiële of totale polsartrodese noodzakelijk kan zijn.
2. NIET-TRAUMATISCHE RADIALE POLSKLACHTEN
IntersectiesyndroomHet intersectiesyndroom is ook wel bekend als 'roeierspols', waarbij aangegeven wordt dat overbelasting door intensief gebruik van de onderarmmusculatuur (bijvoorbeeld ook bij stratenmakers) een belangrijke aetiologische factor is.
Het intersectiesyndroom is een stenoserende tenosynovitis van de pezen van de tweede loge (m.extensor carpi radialis longus en brevis) over de spierbuiken van de eerste loge (APL en EPB). Bij een intersectiesyndroom is de pijn ongeveer 4 cm proximaal van het tuberculum van Lister gelokaliseerd. De pijn wordt met name geprovoceerd door flexie van de pols. Plotselinge zware training -bijvoorbeeld veel klippen tijdens roeitraining- kan deze klacht veroorzaken. Therapie is hierbij gericht op rust voor de pols |
M. de Quervain
Een M. de Quervain (ook wel 'kappersduim') is een tendovaginitis van de pezen in de eerste loge. Hoewel de term tendovaginitis op een ontsteking van de peesschede duidt, is de afwezigheid van ontstekingscellen juist kenmerkend. Veranderingen die wel geconstateerd worden zijn hypertrofie van het extensor retinaculum, adhesies tussen de pezen en degeneratie van de peesschede.
Quervain is een veelvoorkomende aandoening: het vormt ongeveer een derde van alle peesaandoeningen in de hand. Zwangere vrouwen en vrouwen boven de 40 jaar hebben een hoger risico om Quervain te ontwikkelen dan andere groepen
Quervain is een veelvoorkomende aandoening: het vormt ongeveer een derde van alle peesaandoeningen in de hand. Zwangere vrouwen en vrouwen boven de 40 jaar hebben een hoger risico om Quervain te ontwikkelen dan andere groepen
|
Anamnese
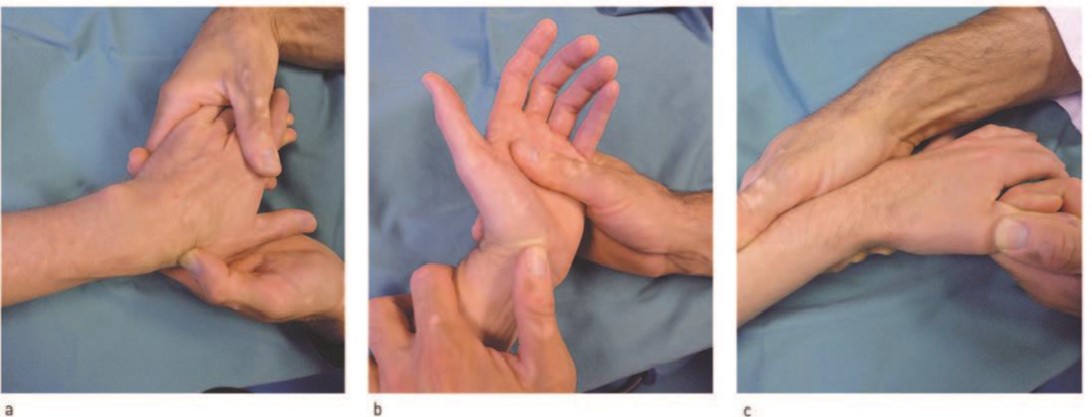
Tijdens de anamnese zal een patiënt pijn aangeven bij bewegingen die rek of aanspanning van de EPB en APL geven. Bij ulnairdeviatie van de pols gecombineerd met flexie van de duim glijden deze pezen maximaal naar distaal, bijvoorbeeld bij inschenken met een waterkan of een jampot opendraaien. De klachten zijn vaak geleidelijk ontstaan door repeterende bewegingen zoals schoonmaken of typen. Onderzoek Bij lichamelijk onderzoek is de patiënt vaak goed in staat om het meest pijnlijke punt specifiek te lokaliseren ter hoogte van het processus styloideus van de radius. Palpatie van de eerste loge is provocerend. De functie van de EPB kan worden getest door een actieve extensie van het CMC1 gewricht te vragen met het IP gewricht van de duim ontspannen. De APL abduceert de duim, door de pols in lichte flexie te positioneren kan de functie van de APL gedifferentieerd worden van de m.opponens pollicis en m.abductor pollicis brevis in de duimmuis. De test van Finkelstein is een veel gebruikte provocatietest voor Quervain. Bij ulnairdeviatie in de pols gecombineerd met flexie in de duim wordt de herkenbare pijn geprovoceerd. |
|
Therapie
Quervain kan zowel operatief als conservatief worden behandeld. Conservatieve therapie bij Quervain bestaat uit een corticosteroïdinjectie en rust voor de pezen in de eerste loge voor een periode van zes weken. Deze rust kan gerealiseerd worden door een spalk die de pols in lichte extensie en de duim in oppositie fixeert met het IP gewricht vrij. In de eerste periode draagt de patiënt de spalk dag en nacht, maar verwijdert deze minimaal vier keer per dag om peesglijdoefeningen binnen de pijngrens uit te voeren. Het is belangrijk om te bespreken dat alleen het dragen van een spalk onvoldoende rust geeft: als steeds tegen de spalk in bewogen wordt, kan de pijnklacht juist toenemen. Adviezen voor aanpassen van activiteiten zijn daarom essentieel. Cryotherapie kan het herstel ondersteunen. Het werkingsmechanisme berust hierbij niet op verminderen van een ontstekingsreactie, maar op verminderen van het uittreden van bloed en eiwitten uit de nieuwe capillairen die gevormd zijn. |
|
Polsbewegingen en herstel
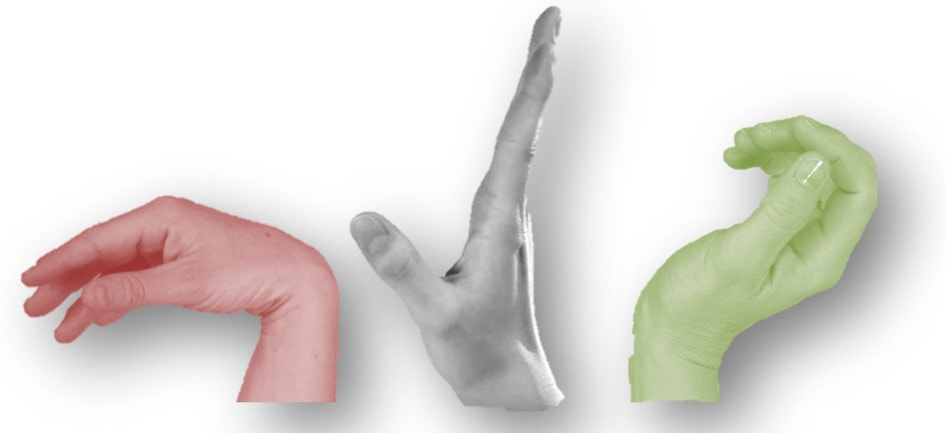
De oorzaak van Quervain is overbelasting. ook voor het herstel is het belangrijk de belasting te doseren en geleidelijk aan op te bouwen. Hierbij is het belangrijk de pols alleen in een neutrale stand (grijs) en/of achterover (groen) te belasten en het belasten met een voorovergebogen pols (rood) te voorkomen |
Na zes weken therapie is het goed om het effect te evalueren door middel van VAS pijn score en functionele vragenlijsten zoals de PSK. Indien de klachten zijn afgenomen, kan de spalk geleidelijk worden afgebouwd over een periode van drie weken. Oefeningen worden gedaan om de pols in neutrale positie te handhaven en de belastbaarheid van de arm te verhogen (zie afbeelding hiernaast).
De therapeut kan de patiënt begeleiden bij activiteiten opbouwen en recidief vermijden. Een voorbeeld hiervan is ulnairdeviatie in de pols vermijden bij de 'shift' toets tijdens typen door de hele arm over de tafel te schuiven. Indien de pijnklachten aanhouden ondanks immobilisatie in de spalk en vermindering in activiteiten, is het goed om contact op te nemen met de huisarts. De huisarts kan dan een corticosteroïdeninjectie in de eerste loge geven, of verwijzen voor een injectie of chirurgische release van de eerste loge. |
CMC artrose
|
In de volksmond wordt CMC 1- of duimbasisartrose ook wel een ‘huisvrouwenduim’ genoemd. 16-20% van de vrouwen boven 45 jaar krijgt deze aandoening, bij mannen is dit slechts 6%. Meestal openbaren zich de eerste verschijnselen tussen het 50e en 60e levensjaar.
Anamnese Pijnklachten worden aangegeven rondom de duimbasis, maar kunnen ook worden aangegeven in het verloop van metacarpale I en II. Dezelfde activiteiten als bij een instabiel CMC1 gewricht kunnen als problematisch worden ervaren. Onderzoek Kenmerkend voor een arthrotisch CMC1 gewricht in een later stadium is de veranderende stand van de duim. Er ontstaat een bewegingsbeperking naar extensie en abductie, die gepaard gaat met een versmalling van het eerste web (de ruimte tussen metacarpale I en metacarpale II) en een hyperextensie van MCP1. Wanneer kracht wordt gezet met de duim, zal dit een toename van de MCP1 (hyper)extensie geven, waardoor afschuifkrachten in het CMC1 gewricht een subluxatiestand richting dorsaal en/of radiaal kunnen veroorzaken. Passieve en actieve stabiliteit kunnen zijn verminderd en kracht zal doorgaans zijn afgenomen. Daarnaast zal palpatie van het volaire kapsel pijnlijk zijn. De Grindtest is een provocatietest die sensitief en specifiek is voor CMC-artrose. Het trapezium wordt gefixeerd en daarbij wordt axiale compressie en rotatie van metacarpale I gegeven. Dit geeft de typerende pijnklachten en crepitaties, met name wanneer naar abductie en extensie wordt bewogen. |
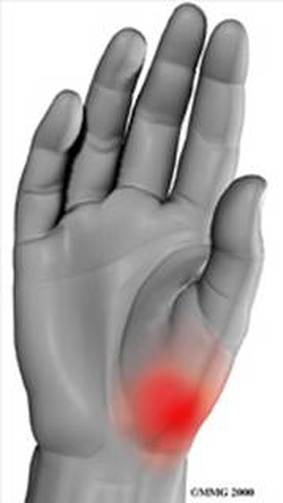
Pijnlokalisatie CMC 1 - artrose
|
Therapie
Indien sprake is van een verminderde actieve stabiliteit kan een oefenprogramma worden gestart zoals beschreven bij CMC1 instabiliteit. Soms kan het nodig zijn om extensie en/of abductie van het CMC gewricht te mobiliseren tenzij dit toename van pijnklachten geeft. Ook kan een beperkte MCP flexie worden gemobiliseerd. Spalktherapie kan worden toegepast, waarbij vooraf het doel duidelijk moet worden bepaald: CMC1 stabiliserend, pijnverminderend, ondersteunend tijdens zware activiteiten, etc. Het doel zal bepalen welk type spalk en welk materiaal geschikt is. Een belangrijk onderdeel van de therapie vormt het toepassen van gewrichtsbeschermende principes in de praktijk.
Indien sprake is van een verminderde actieve stabiliteit kan een oefenprogramma worden gestart zoals beschreven bij CMC1 instabiliteit. Soms kan het nodig zijn om extensie en/of abductie van het CMC gewricht te mobiliseren tenzij dit toename van pijnklachten geeft. Ook kan een beperkte MCP flexie worden gemobiliseerd. Spalktherapie kan worden toegepast, waarbij vooraf het doel duidelijk moet worden bepaald: CMC1 stabiliserend, pijnverminderend, ondersteunend tijdens zware activiteiten, etc. Het doel zal bepalen welk type spalk en welk materiaal geschikt is. Een belangrijk onderdeel van de therapie vormt het toepassen van gewrichtsbeschermende principes in de praktijk.
|
Tijdens een zogenaamd ‘joint protection program’ wordt aandacht besteed aan het op juiste wijze gebruiken van gewrichten, het aanleren van alternatieve – minder belastende – handelingswijzen en zo nodig het gebruik maken van (tijdelijke) hulpmiddelen.
In 70% van de gevallen kan conservatieve therapie leiden tot klachtenvermindering. Bij persisterende klachten is een operatieve ingreep mogelijk. Er zijn verschillende artroplastiek-technieken mogelijk. Hiermee worden vaak goede resultaten behaald. |